مطالب مشابه:
- سیستم گردش خون -اناتومی قلب
- مکانیسم های تنظیم آب و الکترولیت های بدن
- تعريف ماهي| کاملترین درسنامه فیزیولوژی ماهی ها | تاریخچه، تولید مثل ، فیزیولوژی و....
- درسنامه جامع جانورشناسي بي مھره گان
- فیزیولوژی غدد درون ریز
- اعمال تولید مثلی و هورمونی مردان
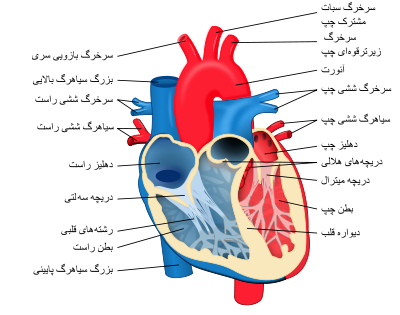
قلب یک عضو عضلانی است که در کیسة فیبروزی بنام پریکاردیوم قرار دارد و در سینه جای گرفته است . فاصلة باریک بین قلب و پردة پریکاردیوم را مایعی آبکی پر می کند که به عنوان لابریکانت (لغزنده کننده) جهت حرکت قلب عمل می کند.
دیواره های قلب به طور عمده از سلولهای عضلة قلبی تشکیل شده و در اصطلاح میوکاردیوم نامیده می شود. سطح داخلی دیواره های قلب که در تماس با خون است، بوسیلة یک لایة نازک از سلول ها بنام اندوتلیال پوشیده می شود که در اصطلاح اندوتلیوم نامیده می شود (این لایة پوششی نه تنها سطح داخل قلب بلکه سطح داخلی تمام عروق را می پوشاند). قلب انسان به دو نیمه راست و چپ تقسیم می شود که هر یک شامل یک دهلیز و یک بطن است. در بین هر یک از دهلیزها و بطنها یک دریچة دهلیزی-بطنی (AV) وجود دارد که اجازه جریان خون از دهلیز به بطن را می دهد اما از بطن به دهلیز را نمی دهد. دریچه AV سمت راست تری کاسپید ودریچه AVچپ میترال نامیده می شود. باز و بسته شدن این دریچه ها بصورت غیر فعال (passive) و بر اثر اختلاف فشار بین دو سمت دریچه ها می باشد. هنگامی که فشار خون در دهلیز بیشتر از بطن مربوطه باشد دریچه باز می شود و جریان از دهلیز به بطن برقرار خواهد بود. برعکس هنگامی که بطن منقبض شود فشار داخلی بیشتری نسبت به دهلیز پیدا می کند و دریچه بین آنها به شدت بسته می شود. بنابراین خون بطور طبیعی بدرون دهلیزها برگشت داده نمی شود بلکه از بطن راست بدرون تنه شریان ششی و از بطن چپ بدرون آئورت رانده می شود. برای جلوگیری از برگشتن دریچه ها به سمت دهلیزها (در اثرفشار)، دریچه ها به برجستگی های عضلانی (بنام عضلات پاپیلری) توسط رشته های فیبری (بنام chordae tendinae) محکم می شوند. این عضلات باعث باز و بسته شدن دریچه نمی شوند. آنها فقط حرکت دریچه ها را محدود می کنند و مانع برگرداندن آنها می شوند .
مجرای بطن راست به شریان ششی و بطن چپ به آئورت نیز دارای دریچه می باشد که به ترتیب دریچه ششی و دریچه آئورتی نامیده می شوند (به این دریچه ها در اصطلاح نيمه هلالی هم گفته می شود). این دریچه ها اجازه جریان خون به درون شریانها را در طی انقباض بطنی می دهند اما از حرکت خون در جهت عکس در خلال استراحت بطنی جلوگیری می کنند. اینها هم شبیه دریچه های AVبصورت غیر فعال عمل می کنند و باز و بسته بودنشان به اختلاف فشار دو طرف آنها بستگی دارد. یک نکته مهم دیگر درباره دریچه های قلبی اینست که، درحالت باز، مقاومت بسیار ناچیزی در برابر جریان بوجود می آورند. بنابراین اختلاف فشار های بسیار ناچیز برای برقراری جریان از خلال آنها کافی است. درحالت بیماری، یک دریچه ممکن است بقدری باریک شود که حتی درحالت باز هم مقاومت بالایی در برابر جریان خون اعمال می کند. در چنین حالتی قلب در هنگام انقباض می بایست یک فشار بالای غیر طبیعی برای ایجاد جریان از خلال دریچه تولید کند. دهانه وریدهای اجوف فوقانی وتحتانی (به دهلیز راست) ودهانه وریدهای ششی (به دهلیز چپ) فاقد دریچه است. با این وجود ،انقباض دهلیزی مقدار ناچیزی خون را بدرون وریدها عقب می زند زیرا انقباض دهلیزی باعث وارد آمدن فشار و بسته شدن دهانه وریدها (درمحل اتصال به دهلیز) می شود و این مقاومت بالایی در برابر جریان برگشتی خون بوجود می آورد (در واقع مقدار جزئی خون به درون وریدها عقب زده می شود که همین علت تولید پالس وریدی در وریدهای گردنی در هنگام انقباض دهلیزی می شود).
عضله قلبی: Cardiac muscle
سلولهای عضله قلبی (میوکاردیوم) در لایه هایی آرایش یافته اند که محکم به هم متصل شده و کاملاً حفره های پر از خون را احاطه می کنند. هنگامیکه دیواره های حفره منقبض می شوند شبیه یک مشت فشرده می شوند که به خون درون شان فشار وارد می کند. عضله قلب ترکیبی از خصوصیات عضله اسکلتی و صاف است. عضله قلب، مخطط است که به خاطر آرایش فیلامانهای ضخیم میوزین و نازک اکتین شبیه عضله اسکلتی است. با این وجود سلولهای عضله قلبی بسیار کوتاهتر از سلولهای عضله اسکلتی ودارای زوائد انشعابی متعددی می باشند. سلولهای مجاور از انتها به هم پیوسته اند که به محل اتصال آنها صفحات درهم رونده (اینترکاله) گفته می شود. در این صفحات دسموزومهایی وجود دارد که سلولها را بطور محکم در کنار یکدیگر نگه می دارد و میوفیبریلها به این صفحات اتصال دارند. درمجاورت صفحات اینترکاله اتصالات شکافی (gap-junction) وجود دارند، شبیه آنچه که در بسیاری از عضلات صاف دیده می شود. درحدود یک درصد از سلولهای قلبی در عملکرد انقباض شرکت نمی کنند، بلکه دارای ویژگیهای خاصی هستند که برای تحریک طبیعی قلب ضروری است. این سلولها شبکه ای را بنام سیستم هدایتی قلب بوجود می آورند و از طریق اتصالات شکافی با دیگر سلول های عضلانی قلب ارتباط دارند. سیستم هدایتی، ضربان قلب را شروع می کند و به گسترش سریع ایمپالس در سراسر قلب کمک می کند. نکته نهایی دربارة سلولهای عضله قلبی اینست که سلول های خاصی در دهلیزها یک خانواده از هورمونهای پپتیدی بنام فاکتور ناتریورتیک دهلیزی ترشح می کنند.
عصب گیری قلب: Innervations
قلب تعداد زیادی فیبرهای عصبی سمپاتیک و پاراسمپاتیک را دریافت می کند که فیبرهای پاراسمپاتیک در عصب واگ جای دارند. فیبرهای پس عقده ای سمپاتیک اساساً نوراپی نفرین و پاراسمپاتیک استیل کولین ترشح می کنند. گیرنده های نوراپی نفرین بروی قلب عمدتاً بتا آدرنرژیک هستند. هورمون اپی نفرین ترشح شده از غده فوق کلیوی نیز به همین گیرنده ها متصل می شود و اثر مشابه نوراپی نفرین بروی قلب اعمال می کند. گیرنده های استیل کولین قلبی از نوع موسکارین است.
خونرسانی قلب: Blood supply
خون پمپ شونده از طریق حفرات قلبی مواد غذایی و تولیدات نهایی متابولیک را با سلول های میوکاردی مبادله نمی کند (منظور خونی که از داخل با دیواره های قلبی تماس دارد). سلولهای عضله قلبی هم مانند سایر اعضاء خون خود را از طریق شریانهایی دریافت می کنند که از آئورت منشعب می شوند. به شریانهای خون رسان به میوکاردیوم ، در اصطلاح شریانهای کرونر (Coronary arteries) گفته می شود و جریان خون از طریق آنها را جریان خون کرونری می نامند. شریانهای کرونر از قسمت بسیار ابتدایی آئورت منشعب شده و به یک شبکه منشعب از شریانهای کوچک، آرتریولها، مویرگها، ونولها و وریدها (شبیه دیگراعضاء) ختم می شوند. اکثر وریدهای کرونر به یک ورید بزرگ واحد بنام سینوس کرونری
( coronary sinus ) می ریزند که به دهلیز راست تخلیه می شود.
هماهنگی وتنظیم ضربان قلب: ( Heartbeat coordination )
بطورکلی ، قلب یک پمپ دوگانه است که در آن ابتدا دهلیزها و تقریبا بلافاصله بعد از آن بطنها منقبض می شوند . انقباض عضله قلبی شبیه عضلات اسکلتی و بسیاری عضلات صاف با دپلاریزاسیون غشاء پلاسمایی شروع می شود . همانطور که قبلا گفته شد سلولهای عضله قلبی بوسیله اتصالات شکافی به هم مرتبط اند و از این طریق پتانسیلهای عمل اجازه گسترش از سلولی به سلول دیگر را می یابند . بنابراین تحریک اولیه یک سلول قلبی نهایتا منجر به تحریک همه سلولهای قلب خواهد شد (به همین دلیل گفته می شود که قلب از یک سن سیشیوم عملکردی بوجودآمده است). این دپلاریزاسیون ابتدایی بصورت طبیعی توسط یک گروه کوچک از سلولهای سیستم هدایتی بنام گره سینوسی-دهلیزی sinoatrial node (SA) که در دهلیز راست نزدیک دهانه بزرگ سیاهرگ فوقانی ( سوپریور وناکاوا ) قراردارند ، تولید می شود . پتانسیل عمل تولید شده در این گره سپس به سراسر دهلیزها و بطنها و سراسر بطنها گسترش می یابد . این الگو 2 سوال را بر می انگیزد :
- چه چیزی باعث شلیک کردن گره SA می شود ؟
- مسیر دقیق گسترش تحریک چگونه است ؟
توالی تحریکها: ( Sequence of excitation)
گره سینوسی دهلیزی ( SA )، مولد ضربان طبیعی برای همه قلب است . بطور طبیعی دپلاریزاسیون این گره تولید جریاناتی می کند که منجر به دپلاریزاسیون تمام دیگر سلولهای عضله قلبی می شود و بنابراین سرعت تخلیه آن تعیین کننده سرعت ضربان قلب Heart rate ( تعداد دفعات انقباض قلب دریک دقیقه ) است . پتانسیل عمل شروع شده در گره SA در سراسر میوکاردیوم گسترش می یابد و از سلولی به سلول دیگر از طریق اتصالات شکافی عبور می کند. گسترش در دهلیز راست و از دهلیز راست به دهلیز چپ بستگی به فیبرهای سیستم هدایتی ندارد. گسترش آنقدر سریع است که هر دو دهلیز اساساً در یک زمان دپلاریزه و منقبض می شوند . گسترش پتانسیل عمل به بطنها، بسیار پیچیده تر است و باقیماندة سیستم هدایتی در گسترش آن دخیل است. پیوستگاه دپلاریزاسیون دهلیزی و بطنی بخشی از سیستم هدایتی است که گره دهلیزی- بطنی ( AV ) نامیده می شود که در قاعده ء دهلیز راست قرار دارد. پتانسیل عمل گسترش یافته در دهلیز راست باعث دپلاریزاسیون گره AVمی شود. این گره دارای ویژگیهای خاص و مهمی است : بدلایلی، مربوط به خواص الکتریکی سلولهای گره AV ، پروپاگیشن پتانسیل عمل در گره AVنسبتا آهسته است (حدودا 1/. ثانیه زمان می برد ). این تاخیر اجازه می دهد که انقباض دهلیزی قبل از تحریک بطنی کامل شود. پس از گره AV، ایمپالس از طریق فیبرهای سیستم هدایتی بنام دسته هیس ( Bundle of His ) یا همان دسته دهلیزی- بطنی، وارد دیواره بین دوبطن ( The interventricular septum ) می شود. این نکته باید تاکید شود که گره AV و دسته هیس تنها راه ارتباط (پیوستگاه) الکتریکی بین دهلیزها و بطنها است. ارتباط دیگری وجود ندارد چون یک بافت پیوندی غیر هدایتی ( که دسته هیس آن راسوراخ کرده است ) هر دهلیز را از بطن مربوطه اش بطورکامل جداکرده است . در دیواره بین بطنی دسته هیس به دو شاخه راست و چپ تقسیم می شود که نهایتا دیواره ( Septum) را ترک می کند تا به دیواره های بطنها وارد شود. متقابلاً این فیبرها با فیبرهای پورکنژ ( Purkinje fibers )، که سلولهای هدایتی بزرگ هستند وایمپالس را به سرعت در سراسر بیشتر نواحی بطنها گسترش می دهند، تماس می یابند. نهایتاً فیبرهای پورکنژ با سلولهای میوکاردی بطنی ( که جزء سیستم هدایتی محسوب نمی شوند ) تماس می یابند که ازطریق آنها ایمپالس در سراسر باقیمانده بطنها گسترش می یابد. هدایت سریع در طول فیبرهای پورکنژ و پراکندگی انتشاری این فیبرها باعث دپلاریزاسیون تمام سلولهای بطن راست و چپ (به صورت تقريباً همزمان) می شود و یک اطمینان برای انقباض هماهنگ بوجود می آورد. در واقع دپلاریزاسیون و انقباض کمی زودتر در ته قلب ( بطنها ) Apex شروع می شود و به بالا گسترش می یابد . نتیجه آن یک انقباض کارآمدتر است، همانند زمانی که یک تیوپ خمیردندان را از ته به سمت جلو فشار می دهیم .
پتانسیل های عمل قلبی: Cardiac action potentials
( یک سلول عضله بطنی ) : همانند سلولهای عضله اسکلتی و نورونها ، پتانسیل استراحت غشاء به پتاسیم نسبت به سدیم نفوذپذیرتر است و بنابراین پتانسیل استراحت بسیار نزدیکتر به پتانسیل تعادل یون پتاسیم است ( mv90- ) تا به پتانسیل تعادل یون سدیم ( mv60 + ). همچنین فاز دپلاریزاسیون در پتانسیل عمل بطور عمده ناشی از فیدبک مثبت افزایش نفوذپذیری به سدیم است که در اثر باز شدن کانالهای سدیمی حساس به ولتاژ بوجود می آید. (این کانالها در اثر دپلاریزاسیون باز می شوند). تقریبا در همین زمان با بسته شدن کانالهای پتاسیمی نفوذپذیری به یونهای پتاسیم کاهش می یابد که این هم مربوط به دپلاریزاسیون غشاء می باشد ( به عبارتی دپلاریزاسیون غشاء باعث باز شدن کانالهای سدیمی و بسته شدن کانالهای پتاسیمی می شود ). باز هم مشابه عضلات اسکلتی و نورونها ، نفوذپذیری به یونهای سدیم بسیارسریع و گذرا است چون کانالهای سدیمی به سرعت بسته می شوند . با این وجود بر خلاف دیگر بافتهای تحریک پذیر در این حالت، در عضله قلبی ، برگشتن نفوذپذیری سدیم به میزان استراحتش با رپلاریزاسیون غشاء همراه نیست . غشاء در یک کفه در حدود صفر میلی ولت دپلاریزه باقی می ماند . علل ادامه یافتن این دپلاریزاسیون عبارتند از :
1- نفوذپذیری پتاسیم هنوز در پائین تر از حد استراحتش است که بخاطر بسته بودن کانالهای پتاسیمی است .
2- یک افزایش قابل توجه در نفوذپذیری غشاء به یون کلسیم بوجود آمده است .
دلیل دوم، دربین دو دلیل ذکر شده از اهمیت بیشتری برخوردار است، که توضیح آن در ادامه می آید. در سلولهای عضله قلبی ( میوکاردیال )، دپلاریزاسیون اولیه باعث بازشدن کانالهای وابسته به ولتاژ کلسیم در غشاء پلاسمایی می شود، که باعث جریان یافتن یونهای کلسیم در جهت گرادیان الکتروشیمیایی شان به داخل سلول می شود. بخاطر وجود تاخیر در باز شدن این کانالها، به آنها کانالهای آهسته (Slow channels ) اطلاق می شود. جریان یونهای کلسیم به درون سلول تنها معادل جریان بارهای مثبت پتاسیم به بیرون از سلول است و غشاء را در یک حد خاصی بنام کفه بصورت دپلاریزه نگه می دارد. نهایتاً رپلاریزاسیون هنگامی اتفاق می افتد که نفوذپذیری کلسیم و پتاسیم به حالت اولیه اش برمی گردد و آن هنگامی است که کانالهای آهسته بسته شده اند و کانالهای پتاسیم مجدداً باز (Open)گشته اند. پتانسیل عمل در سلولهای دهلیزی، بجز سلولهای گره SA، ازنظر شکل ظاهری شبیه پتانسیل عمل سلولهای بطنی است، فقط دوره زمانی ( Duration ) کفه در پتانسیل عمل دهلیزی کوتاهتر است. برعکس، تفاوتهای بسیار مهمی بین پتانسیل عمل در اکثر سلولهای دهلیزی و بطنی با پتانسیل عمل در فیبرهای سیستم هدایتی وجود دارد. در شکل مربوط به پتانسیل عمل گره SA مشاهده می کنیم که پتانسیل استراحت سلولهای آن ثابت نیست بلکه دارای یک حالت دپلاریزاسیون آهسته است. به این پتانسیل دپلاریزه تدریجی اصطلاحاً پتانسیل ضربان ساز ( Pacemaker potential ) اطلاق می شود. این پتانسیل، پتانسیل غشاء را به حد آستانه می رساند، که در آنجا یک پتانسیل عمل اتفاق می افتد. به دنبال به قله رسیدن پتانسیل عمل، غشاء رپلاریزه می شود و بلافاصله دپلاریزاسیون تدریجی مجدداً آغاز می شود. بنابراین، پتانسیل ضربان ساز به گره SA خاصیت خودکاری ( Automaticity ) می دهد که همان توانایی تحریک خود بصورت ریتمیک و خودبخود است. شیب پتانسیل ضربان ساز، که نشاندهنده سرعت تغییرات پتانسیل غشاء در واحد زمان می باشد، تعیین می کند که با چه سرعتی پتانسیل غشاء به حد آستانه می رسد و پتانسیل عمل بعدی ایجاد می شود. سرعت ذاتی گره SA ( درتولید پتانسیل عمل )، که همان سرعت تولید پتانسیل عمل درغیاب کامل ورودی های هورمونی و عصبی به گره است، حدود 100 دپلاریزاسیون در دقیقه است. چه چیزی مسئول پتانسیل ضربان ساز است؟ علت اصلی پتانسیل تدریجی ضربان ساز، حرکت یونهای سدیم به داخل سلول از خلال کانالهای وابسته به ولتاژ غشایی است که با رپلاریزه شدن غشاء باز می شوند ( به یاد آورید که معمول ترین کانالهای سدیمی وابسته به ولتاژ در اعصاب، عضله اسکلتی و بخش غیر هدایتی قلب با دپلاریزاسیون باز می شوند نه با رپلاریزاسیون ). قسمتهای متعدد سیستم هدایتی قلب قادر به تولید پتانسیلهای ضربان ساز هستند، اما سرعت ذاتی تولید ایمپالس در آنها پایین تر از گره SA می باشد و بطور طبیعی این بخشها توسط گره SA به دام می افتند و ریتم خودشان را نشان نمی دهند. هر چند که در بعضی حالات ( شرایط ) این بخشها می توانند ریتم ذاتی خود را نشان دهند که اصطلاحاً به آنها ضربان ساز نابجا (Ectopic pacemaker ) اطلاق می شود . برای مثال : بخاطر بیاوریم که تحریک از گره SA فقط از طریق گره AV به بطنها منتقل می شود، بنابراین، گاهي ممكن است عملکرد غیر طبیعی گره AV ( ناشی از داروها یا بیماریها ) انتقال پتانسیل عمل از دهلیزها به بطنها را با تاخير بيشتر انجام دهد یا کاملا متوقف می سازد. اگر این اتفاق بیفتد، سلولهای خودکار دسته هیس، که دیگر تحت تاثیر گره SA نیستند، شروع به ایجاد تحریک با سرعت ذاتی خودشان می کنند و ضربان ساز بطنها می شوند. سرعت تولید ضربان این سلولها بسیار پایین است و عموماً 40-25 ضربان در دقیقه می باشد که کاملا غیر همزمان با انقباض دهلیزی است که طبق سرعت بالای گره SA بصورت طبیعی به انقباض خود ادامه می دهد. در چنین شرایطی، دهلیزها پمپهای کارآمدی نیستند. چون اغلب در مقابل دریچه های بسته شده AV منقبض می شوند. خوشبختانه همانطور که بعدا خواهیم دید بجز در موارد خاصی، عمل پمپی دهلیزها در عملکرد قلب نسبتا بی اهمیت است . درمان متداول برای همه بیماریهای شدید هدایتی AV و نیز بسیاری از ریتمهای غیرطبیعی، جراحی و قرار دادن یک وسیله الکتریکی به عنوان ضربان ساز است که سلولهای بطنی را با سرعت طبیعی تحریک می کند .
الکتروکاردیوگرام: ( The electrocardiogram )
الکتروکاردیوگرام ECG یا EKG (K ازکلمه آلمانی Kardio گرفته می شود ) اصولاً وسیله ای جهت ارزیابی وقایع الکتریکی درون قلب است. پتانسیل های عمل سلولهای عضله قلبی می تواند به عنوان باتریهایی در نظر گرفته شود که باعث حرکت بارها در مایعات بدن می شوند. این بارهای متحرک (جریانها)، مجموع پتانسیلهای عمل تولید شده دربسیاری از سلولهای عضله قلب بصورت همزمان می باشد و با قرار دادن الکترودهایی درسطح پوست قابل تشخیص می باشد. در شکل زیر یک ECG تیپیک و طبیعی را نشان می دهد که به عنوان اختلاف پتانسیل بین مچ دست راست وچپ ثبت شده است .
امواج P مربوط به جریان هایی است که در خلال دپلاریزاسیون دهلیزی بوجود می آید . کمپلکس QRS حدود 16/. ثانیه بعد اتفاق می افتد که ناشی از دپلاریزاسیون بطنی است . این موج یک انحراف پیچیده است چون مسیری که موج دپلاریزه بطنی در دیواره ضخیم بطن ها طی می کند از لحظه ای به لحظه دیگر متفاوت است و جریانات تولید شده در مایعات بدن مطابق با آنها تغییر جهت می دهد. بدون توجه به شکل آن برای مثال ممکن است بخش Q و S وجود نداشته باشند ولی باز هم به موج مذکور QRS اطلاق می شود. موج T نتیجه رپلاریزاسیون بطنی است. رپلاریزاسیون دهلیزی معمولا مشخص نمی شود چون همزمان با کمپلکس QRS اتفاق می افتد. یک ECG تیپیک کلینیکی از ترکیبی از موقعیتهای ثبتی بر روی دستها و پاها و سینه استفاده می کند بطوریکه در حد امکان اطلاعات را از نواحی مختلف قلب جمع آوری می کند. شکل و اندازه امواج P، QRS و T با قراردادن الکترودها در موقعیتهای متفاوت تغییر می کند. باز هم تکرار می کنیم، ECG، ثبت مستقیم از تغییرات پتانسیل غشاء از سلولهای مستقل عضله قلبی نیست، بلکه اندازه گیری جریانهای تولید شده در مایع خارج سلولی با تغییراتی که همزمان در بسیاری سلولها رخ می دهد، است.
چون بسیاری از نواقص میوکاردی (عضله قلب) تولید طبیعی ایمپاس را تغییر می دهد و در نتیجه شکل و زمانبندی امواج را تغییر می دهد، ECG یک وسیله قدرتمند برای تشخیص انواع خاصی از بیماری های قلبی است. با این وجود، باید تأکید شود که ECG تنها اطلاعات مربوط به فعالیت الکتریکی قلب را در اختیار می گذارد. بنابراین اگر مشکلی در فعالیت مکانیکی قلب وجود داشته باشد اما این نقص باعث تغییر در فعالیت الکتریکی نشود، ECG فاقد ارزش تشخیص خواهد بود.
زوج تحریک – انقباض: Excitation-contraction coupling
همانطور که قبلاً هم گفته شده، مکانیسمی که تحریک و انقباض را با هم جفت می کند، افزایش غلظت کلسیم سیتوزولی است. مشابه عضله اسکلتی، افزایش غلظت کلسیم درون سلولی عضله قلب بطور عمده مربوط به آزاد شدن کلسیم از شبکه سارکوپلاسمی است. این کلسیم با پروتئین تنظیمی به نام تروپونین متصل می شود و تشکیل پلهای عرضی بین اکتین و میوزین شروع می شود. اما یک تفاوت بین عضله اسکلتی و عضله قلبی در توالی وقایعی که پتانسیل عمل منجر به افزایش آزاد شدن کلسیم از شبکه سارکوپلاسمی می شود وجود دارد. در هر دو نوع عضله (اسکلتی و قلبی) پتانسیل عمل غشا از طریق توبولهای عرضی به درون سلول عضلانی گسترش می یابد. در عضلات اسکلتی پتانسیل عمل درون توبول عرضی باعث باز شدن کانالهای کلسیمی حساس به ولتاژ موجود در شبکه سارکوپلاسمی مجاور توبول عرضی می شود. برخلاف این، در عضله قلبی 1- پتانسیل عمل درون توبول عرضی باعث باز شدن کانال های کلسیمی حساس به ولتاژ موجود در غشای توبول عرضی می شود و کلسیم از طریق این کانالها از مایع خارج سلولی به درون سلول انتشار می یابد و منجر به کمی افزایش در کلسیم سیتوزولی ناحیه توبول عرضی و شبکه سارکوپلاسمی مجاور آن می شود. 2- این افزایش ناچیز یونهای کلسیم در سیتوزول، باعث باز شدن کانالهای کلسیمی حساس به كلسيم در غشاء شبکه سارکوپلاسمی می شود و باعث آزاد شدن مقادیر زیاد کلسیم از این اندامک می شود و 3- بطور عمده این کلسیم آزاد شده از شبکه سارکوپلاسمی است که باعث انقباض می شود. بنابراین با وجود اینکه اکثر کلسیم مسبب انقباض از شبکه سارکوپلاسمی می باشد، اما (بر خلاف عضله اسکلتی) این روند به حرکت کلسیم خارج سلولی به درون عضله بستگی دارد. کلسیم وارد شده بعنوان یک سیگنال برای آزاد سازی کلسیم از شبکه سارکوپلاسمی عمل می کند. انقباض هنگامی پایان می یابد که غلظت کلسیم سیتوزولی به اندازه بسیار پائین اولیه اش می رسد، که این عمل با انتقال فعال کلسیم به درون شبکه سارکوپلاسمی انجام می شود. همچنین، مقداری کلسیم، برابر با آنچه هنگام تحریک وارد سلول شده بود، به خارج از سلول منتقل می شود بطوریکه محتوای کلی کلسیم درون سلولی ثابت می ماند. همانطور که بعداً خواهیم دید، اینکه غلظت کلسیم سیتوزل در طی تحریک چقدر افزایش می یابد، تعیین کننده قدرت انقباض عضله قلب است. از این نظر، عضله قلب بسیار متفاوت از عضله اسکلتی است. چون در عضله اسکلتی افزایش غلظت کلسیم در خلال تحریک غشا با اتصال کلسیم به همه سایتهای تروپونین برای فعال کردن پلهای عرضی، همیشه به اندازه کافی بوده است. در عضله قلبی میزان کلسیم آزاد شده از شبکه سارکوپلاسمی معمولاً برای اشباع همه سایتهای تروپونین کافی نیست. بنابراین تعداد پلهای عرضی فعال و بنابراین قدرت انقباض، با افزایش آزاد شدن کلسیم از شبکه سارکوپلاسمی باز هم می تواند افزایش یابد.
دوره تحریک ناپذیری قلب: Refractory period of the heart
عضله بطنی، بر خلاف عضله اسکلتی، قادر به هیچ گونه جمع کردن انقباضات (summation) نمی باشد و این یک امتیاز بسیار خوب است. تصور کنید که عضله قلبی قادر به انقباض تتانیک طولانی مدت می بود. در طول این دوره پر شدن بطنها اتفاق نمی افتاد چون پر شدن بطنها فقط در هنگام استراحت آنها صورت می گیرد. و در نتیجه عمل پمپاژی قلب متوقف می شد. عدم توانایی قلب در تولید انقباضات تتانیک ناشی از دوره طولانی تحریک ناپذیری عضله قلبی است، که به عنوان دوره ای بدنبال شروع و در خلال یک پتانسیل عمل تعریف می شود زمانی که غشای تحریک پذیر نمی تواند مجدداً تحریک شود. همانطور که قبلاً گفته شد دوره تحریک ناپذیری مطلق در عضله اسکلتی (1 تا 2 میلی ثانیه) بسیار کوتاه تر از مدت زمان انقباض (100-20 ميلي ثانيه) است و بنابراین انقباض دوم قبل از اتمام انقباض اول قادر به ایجاد شدن می باشد (جمع انقباضات). بر خلاف این، به خاطر کفه طولانی در پتانسیل عمل عضله قلبی، دوره تحریک ناپذیری مطلق عضله قلب به اندازه دوره زمانی انقباض طول می کشد و عضله نمی تواند دراین زمان مجدداً تحریک شود و جمع انقباضات بوجود آید.
وقایع مکانیکی چرخه عضله قلبی: Mechanical events of the cardiac cycle
روند دپلاریزاسیون که قبلاً توضیح داده شد یک چرخه قلبی (cardiac cycle) تکرار شونده را بصورت انقباض و استراحت دهلیزها و بطنها بوجود می آورند.
ابتدا تغییرات حجم و فشار را در خلال چرخه قلبی توضیح می دهیم:
سیکل قلبی به دو فاز کلی تقسیم می شود، که هر دو روند بخاطر اتفاق وقایع بطنی نامگذاری شده است:
1- سیستول (systole) : دوره انقباض بطنی و خروج خون از قلب.
2- دیاستول (diastole): که بدنبال سیستول است و دوره استراحت قلبی و پر شدن قلب از خون می باشد. در سرعت میانگین ضربان قلب، 72 بار در دقیقه، هر چرخه قلبی حدود 8/0 ثانیه طول می کشد. (3/0 سیستول + 5/0 دیاستول).
همانطور که در شکل هم نشان داده شده سیستول و دیاستول را می توان به دو دوره مجزا تقسیم کرد، در خلال قسمت اول سیستول، بطنها منقبض می شوند اما تمام دریچه ها در قلب هنوز بسته اند و بنابراین هیچ خونی از قلب خارج نمی شود. به این دوره اصطلاحاً انقباض بطنی ایزوولومیک (ایزوولومتریک) می گویند، چون حجم بطن ثابت است. دیواره های بطن ایجاد تانسیون می کنند و به خون درونشان فشار وارد می آورند و فشار خون درون بطنی را افزایش می دهند، اما چون حجم خون درون بطنها ثابت است و چون خون همانند آب، اساساً غیر قابل فشرده شدن می باشد، فیبرهای عضله قلبی نمی توانند کوتاه شوند. بنابراین انقباض ایزوولومیک بطنی آنالوگ با انقباض ایزومتریک عضله اسکلتی است.
به محض اینکه فشار رو به افزایش بطنها از فشار درون آئورت و تنه شریان ریوی تجاوز کرد دریچه های آئورتی و ریوی باز می شوند و دوره تخلیه بطنی (ventricular ejection) سیستول رخ می دهد. با کوتاه شدن فیبرهای عضله بطنی در حال انقباض، خون با نیرو به درون آئورت و تنه شریان ریوی رانده می شود.
حجم ضربه ای (stroke volume) : به حجم خونی که در خلال سیستول از هر بطن خارج می شود گفته می شود. در خلال بخش ابتدایی دیاستول، بطنها شروع به انبساط (استراحت) می کنند و دریچه های آئورتی و ریوی بسته می شوند، در این زمان دریچه های AV هم بسته می باشند. بنابراین هیچ خونی وارد یا از بطن خارج نمی شود، باز هم به این دلیل که هیچ یک از دریچه ها باز نیست. بر این اساس حجم بطنی تغییر نمی کند و این دوره اصطلاحاً انبساط ایزوولومیک (ایزوولومتریک) اطلاق می شود. پس توجه داشته باشید که تنها زمانی که در خلال چرخه قلبی همه دریچه ها بسته اند، همین دوره های انقباض و انبساط ایزوولومتریک است.
پس از این دریچه های AV باز می شوند و مرحله پر شدن بطنی با جریان یافتن خون از دهلیزها اتفاق می افتد. انقباض دهلیزها در پایان دیاستول صورت می گیرد زمانی که بیشتر روند پر شدن بطنی انجام شده است. این یک نکته حائز اهمیت است: بطن ها، خون را در سراسر دیاستول دریافت می کند و نه فقط هنگامی که دهلیز منقبض می شود. در واقع در یک فرد در حال استراحت 80% پر شدن بطنی قبل از انقباض دهلیزی صورت می گیرد.
اواسط دیاستول تا اواخر دیاستول: (Mid-diastole to late diastole)
در اواسط دیاستول دهلیز و بطن هر دو در حال استراحت اند. دریچه دهلیزی بطنی در اثر اختلاف فشار بسیار جزئی بین دهلیز و بطن باز است و خون در طول این دوره به بطنها راه می یابد. فشار آئورتی در این هنگام رو به کاهش است زیرا خون در حال خارج شدن از شریانها می باشد، در تمام طول دوره دیاستول دریچه آئورتی و شریان ریوی بسته است. نزدیک به انتهای دیاستول گره SA تخلیه می شود. دهلیز دپلاریزه می شود (ایجاد موج P) و منقبض می گردد و مقدار جزئی خون را به بطن پمپ می کند، به مقدار خون موجود در بطن در پایان دیاستول اصطلاحاً حجم پایان دیاستولی (end-diastolic volume) گفته می شود.
سیستول : systole
از طریق گره AV موج دپلاریزاسیون به بطنها منتقل می شود (موج QRS) و آنها را منقبض می کند. به یاد بیاوریم که درست قبل از انقباض، دریچه آئورتی بسته و دریچه AV باز بوده. با انقباض بطنی، فشار بطنی به سرعت افزایش می یابد و این فشار به سرعت از فشار دهلیزی جلو می زند و باعث بسته شدن دریچه AV می شود و مانع از برگشت خون به دهلیز می گردد. از آنجائیکه فشار آئورتی هنوز بالاتر از فشار بطنی است، دریچه آئورتی بسته باقی می ماند و بطن نمی تواند خالی شود با وجود اینکه منقبض شده است. این دورة کوتاهِ انقباض ایزوولومتریک بطنی، هنگامی پایان می یابد که فشارِ سریعاً بالا رونده بطنی بیشتر از فشار آئورتی شود. دریچه آئورتی باز می شود و تخلیه بطنی اتفاق می افتد. منحنی حجم بطنی نشان می دهد که تخلیه در ابتدا سریع است و سپس کند می شود. توجه داشته باشید که بطن بطور کامل تخلیه نمی شود. مقدار خونی که بعد از تخلیه در بطن باقی می ماند اصطلاحاً حجم پایان سیستولی نامیده می شود.
بنابراین: حجم پایان سیستولی- حجم پایان دیاستولی= حجم ضربه ای
SV =EDV - ESV
همانطور که در شکل نشان داده شده در یک فرد بالغ در حال استراحت حجم ضربه ای برابر 70 میلی لیتر، حجم پایان دیاستولی برابر 135 میلی لیتر و حجم پایان سیستولی 65 میلی لیتر است، با وارد شدن خون به درون آئورت، فشار آئورت هم به موازات بطن افزایش می یابد. در خلال تخلیه، فقط اختلاف فشار بسیار جزئی بین بطن و آئورت وجود دارد زیرا دریچه آئورت باز است و مقاومت کمی در برابر جریان ایجاد می کند. توجه کنید که حداکثر فشار آئورت و بطن قبل از پایان تخلیه بطنی بدست می آید و کاهش این فشار در خلال بخش انتهایی سیستول شروع می شود، در حالیکه انقباض بطن ادامه دارد. به این دلیل که قدرت انقباض بطن و سرعت جریان خون در حال تخلیه، در طی بخش انتهایی سیستول کاهش می یابد (همانطور که در منحنی حجم بطن پیداست) و سرعت تخلیه پائین تر از سرعت جریان خونی است که آئورت را ترک می کند. بنابراین، حجم و به تبع آن فشار آئورت شروع به کاهش می کند.
ابتدای دیاستول: Early diastole
با توقف انقباض و تخلیه بطنی و شروع استراحت عضله بطن، دیاستول آغاز می گردد. به یاد داشته باشیم که موج T الکتروکاردیوگرام مربوط به پایان یافتن کفه پتانسیل عمل و شروع رپلاریزاسیون بطنی می باشد. بلافاصله فشار بطنی به بسیار پائین تر از فشار آئورتی سقوط می کند و دریچه آئورتی بسته می شود، با اینحال در این زمان، فشار بطنی هنوز بیشتر از فشار دهلیزی است، بطوریکه دریچه AV هنوز بسته باقی می ماند.
این دوره ابتدایی دیاستول (استراحت ایزوولومتریک بطنی) با کاهش سریع فشار بطنی به زیر فشار دهلیزی خاتمه می یابد و دریچه AV باز می گردد و پر شدن سریع بطنی شروع می شود. انقباض قبلی بطن عناصر ارتجاعی را تحت فشار قرار می دهد بطوریکه با پایان یافتن سیستول، بطن تمایل به برگشتن به سمت خارج دارد. این گشادگی (انبساط) بطنی بسیار سریع تر از حالتی که فاقد عناصر ارتجاعی باشد رخ می دهد و حتی تولید فشار منفی درون بطن می کند که پر شدن بطنی را تسریع می کند. بنابراین، مقداری انرژی طی انقباض در میوکاردیوم ذخیره می شود که طی استراحت (انبساط) بلافاصله بطن آزاد شده و به پر شدن بطن کمک می کند.
این واقعیت که پر شدن بطن در خلال ابتدای دیاستول تقریباً کامل است حائز اهمیت خاصی است. این تأکید می کند که پر شدن بطن در دوره هایی که ضربان قلب بسیار سریع است و مدت دیاستول و بنابراین زمان کلی پر شدن کاهش می یابد، اختلال شدیدی پیدا نمی کند. (بشدت مختل نمی شود.) با این حال، زمانیکه که سرعت ضربان قلب، به 200 بار در دقیقه یا بیشتر می رسد، زمان پر شدن کافی نخواهد بود و حجم خون پمپ شوند در خلال هر ضربان کاهش می یابد. پر شدن بطن در ابتدای دیاستول، توضیح این است که چرا نواقص هدایتی که دهلیز را بعنوان یک پمپ کار آمد حذف می کنند، اختلال شدیدی در پر شدن بطن بوجود نمی آورند، حداقل در یک نوع درحال استراحت، مثالی از این حالت، فیبریلاسیون دهلیزی است، حالتی که در آن دهلیز به صورت کاملاً بیمار گونه و پی در پی منقبض می شود و بنابراین قادر به عمل بعنوان یک پمپ کارآمد نمی باشد. بنابراین است دهلیز به طور قرارداری فرضاً به عنوان ادامه وریدهای بزرگ در نظر گرفته شود.
فشارهای گردش خون ریوی : pulmonary circulation pressure
تغییرات فشار در بطن راست و شریانهای ریوی از نظر کیفی شبیه به معادل آن در بطن چپ و آئورت است. با این وجود، اختلافات کمی (Quantitative) زیادی وجود دارد. فشار معمول سیستولی و دیاستولی شریان ریوی به ترتیب 24 و 8 میلی متر جیوه در مقایسه با فشار شریانهای سیستمتیک 120 و 80 میلی متر جیوه است. بنابراین به دلایلی که در بخش های آتی خواهد آمد گردش خون ریوی یک سیستم فشار پایین است. این اختلاف بوضوح در ساختار بطنی منعکس شده است، دیوار بطن راست بسیار نازک تر از دیواره بطن چپ است، با اینحال با وجود فشار پايين بطن راست در طی انقباض، مقدار خونی که در یک دوره زمانی معین توسط بطن راست پمپ می شود برابر با بطن چپ است.
صداهای قلبی: heart sounds
دو صدا بنام صداهای قلبی که منشأ گرفته از انقباض قلبی هستند بطور طبیعی توسط یک استتوسکوپ قرار گرفته بروی دیواره سینه شنیده می شوند.
اولین صدا، یک لاب نرم و بم مربوط به بسته شدن دریچه های AV در آغاز سیستول و انقباض ایزولومتریک بطنی است. دومین صدا، یک داپ (DUP) بلند، مربوط به بسته شدن دریچه های آئورتی و ریوی در شروع دیاستول و استراحت ایزولومتریک بطن است. این صداها که ناشی از ارتعاش تولید شده در اثر بسته شدن دریچه هاست، کاملاً طبیعی هستند. ولی دیگر صداها که heart murmurs نامیده می شوند مکرراً نشانه بیماری قلبی است.
وز وز قلب می تواند در سه حالت از جریان خون تولید شود:
1- جریان خون سریع در جهت طبیعی از یک دریچه غیر طبیعی تنگ شده (stenosis)
2- جریان برگشتی خون به سمت عقب از خلال یک دریچه آسیب دیده و نشت کننده.
3- جریان خون بین دهلیز یا دو بطن از طریق سوراخی که در دیواره جدا کننده آنها بوجود آمده.
زمان دقیق و محل وز وز نشانه تشخیص بسیار خوبی برای پزشک فراهم می کند. برای مثال وزوزی که در سیستول شنیده می شود و پیشنهاد بسیار خوبی برای پزشک فراهم می کند. برای مثال وزوزی که در سیستول شنیده می شود و پیشنهاد مي دهد که یا دریچه ای آئورتی یا ریوی تنگ شده، یا دریچه AV ناکارآمد شده یا یک سوراخ در دیواره بین بطنها وجود دارد. بر عکس وزوزی که در سیستول شنیده می شود و پیشنهاد می کند که دریچه AV تنگ شده (stenosis) یا دریچه آئورتی یا ریوی ناکارآمد شده اند.
برون ده قلبی: (co) cardiac output
حجم خونی که در هر دقیقه توسط هر بطن پمپ می شود، برونده قلبی نامیده می شود که معمولاً بر حسب لیتر بیان می شود. همچنین به مقدار خون جریان یابنده در مدار سیستمتیک یا ریوی در هر دقیقه اطلاق می شود.
برونده قلبی با ضرب کردن سرعت ضربان قلب (HR) = (تعداد ضربان در دقیقه) در حجم ضربه ای (SV = حجمی از خون که با انقباض هر بطن در هر ضربه تخلیه می شود) محاسبه می شود.
(CO) = (HR) × (SV)
بنابراین اگر هر بطن با سرعت 72 ضربه در دقیقه منقبض شود و با هر ضربه 70 میلی لیتر خون تخلیه کند، برونده قلبی از قرار زیر خواهد بود:
72(beats/min) ×0.07 (lit/beat) = 5 lit/min= برونده قلبی
این مقادیر برای یک فرد بالغ در حال استراحت صدق می کند و حدوداً طبیعی است. از آنجائیکه حجم کل خون برابر 5 لیتر است، به این معنی است که همه خون در هر دقیقه یک چرخه کامل را طی می کند. در خلال دوره های ورزش شدید، در ورزشکاران حرفه ای، برونده قلبی ممکن است تا 35 لیتر در دقیقه برسد، به این معنی که هر خون چرخه کامل را در 7 مرتبه در دقیقه طی می کند. حتی افراد آموزش ندیده نیز در طی ورزش، برونده قلبشان می تواند تا 25-20 لیتر در دقیقه برسد. در ادامه عواملی توضیح داده می شوند که باعث تغیر در مؤلفه برونده قلبی یعنی سرعت ضربان قلب و حجم ضربه ای می شوند. این عوامل در همه جنبه های قلب راست و چپ که تحت شرایط طبیعی ضربان و برونده یکسانی دارند دلالت می کند، این نکته هم باید تأکید شود که سرعت ضربان قلب و حجم ضربه ای همیشه در یک راست تغیر نمی کنند. برای مثال همانطور که خواهیم دید بدنبال از دست رفتن خون ، حجم ضربه ای کاهش می یاد در حالیکه سرعت ضربان قلب افزایش می یابد. این تغییرات اثرات متقابل بر برونده قلبی ایجاد می کنند.
کنترل سرعت ضربان قلب: control of heart rate
ضربان ریتمیک قلب در حدود 100 ضربه در دقیقه در غیاب کامل اثرات هورمونی و عصبی بررسی گره SA اتفاق می افتد. این (تعداد ضربان) همانطور که می دانیم سرعت تخلیه خون گره SA می باشد. هر چند که بطور طبیعی، زمانی که گره SA تحت اثر دائمی اعصاب و هورمونها قرار دارد این تعداد ممکن است خیلی بیشتر یا خیلی کمتر باشد. تعداد بسیار زیادی از تارهای پس عقده ای سمپاتیک و پاراسمپاتیک برروی گره SA ختم می شوند. فعالیت اعصاب پاراسمپاتیک (واگ) باعث کاهش سرعت ضربان قلب می شود در حالیکه فعالیت اعصاب سمپاتیک باعث افزایش آن می شود در حال استراحت، فعالیت پاراسمپاتیک بطور قابل توجهی از سمپاتیک بیشتر است و بنابراین سرعت طبیعی ضربان قلب در حالت استراحت حدود 70 ضربه در دقیقه است.
كه بسيار پايين تر از تعداد ضربان ذاتي قلب (يعني 100 ضربه در دقيقه) است. در شكل چگونگي اثر فعاليت سمپاتيك و پاراسمپاتيك برعملكرد گروه SA نشان داده شده است. تحريك سمپاتيك ، شيب پتانسيل ضربان ساز را افزايش مي دهد و بنابراين باعث مي شود كه سلولهاي گروه SA خيلي سريعتر به حدا آستانه برسند و تعداد ضربان قلب افزايش يابد. تحريك پاراسمپاتيك داراي اثر متقابل است ، شيب پتانسيل ضربان ساز كاهش مي يابد. سلول خيلي آهسته تر به حد آستانه مي رسد و تعداد ضربان قلب كاهش مي يابد تحريك پاراسمپاتيك همچنين باعث هيپريلاريزه شدن غشاي پلاسمايي سلولهاي گروه SA مي شود بطوريكه پتانسيلهاي ضربان ساز از يك اندازه پايين تر (منفي تر) شروع مي شوند.
نروترانسميترهاي آزاد شده از نورونهاي اعصاب خودكار چگونه پتانسيل ضربان ساز را تغییر مي دهند؟
آنها بر روي كانالهاي يوني اثرمي كنند كه به يونهاي سديم اجازه ورود به سلول را مي دهند و باعث دپلاريزاسيون دياستولي مي شوند: نوراپي نفرين ، نروترانسميتر سمپاتيكي اين جريان را با باز كردن كانالهاي بيشتر افزايش مي دهد در حاليكه استيل كولین نروترانسميتر پاراسمپاتيكي عكس آن را انجام مي دهد
عواملي غير از اعصاب قلبي نيز ميتوانند سرعت ضربان قلب را تغيير دهند اپي نفرين هورمون اصلي آزاد شونده ازبخش مركزي غده فوق كليوي با عمل كردن برهمان گيرنده هاي بتا-آدرنرژيك موجود در گروه SA، همانطور كه نوراپي نفرين آزاد شوند از نورونها عمل مي كند باعث تسريع عمل قلب مي شوند.
همچنين تعداد ضربان قلب نسبت به تغيير دماي بدن، تغييرغلظت الكتروليتهاي پلاسما، هورمونهاي ديگري به غير از اپي نفرين و يك متابوليت بنام آدنوزين كه توسط خود سلول عضله قلب توليد مي شود حساس است. با اين حال اين عوامل نسبت به اعصاب قلبي از اهميت كمتري برخوردارند.
همانطور كه قبلاً در مبحث عصب گيري قلب گفته شده نورونهاي سمپاتيك و پاراسمپاتيك نواحي ديگر سيستم هدايتي را علاوه بر گره SAعصب دار مي كنند پس تحريك سمپاتيك نه تنها سرعت توليد ضربان درگره SA افزايش مي دهد بلكه هدايت گره AU را نيز افزايش مي دهد برعكس تحريك پاراسمپاتيك سرعت گسترش ایمپالس تقريباً در تمام طول سيستم هدايتي قلب كاهش مي دهد.
كنترل حجم ضربه اي:control of stroke volume
دومين عاملي كه برونده قلبي را تعيين ميكند حجم ضربه اي است حجمي ازخون كه توسط هر بطن درخلال انقباض خارج مي شود همانطور كه قبلاً گفته شده در هنگام انقباض بطنها خون درون آنها كاملاً خارج نمي شود بنابراين يك انقباض بسيار قوي تر مي تواند با افزايش تخليه خون بطني حجيم ضربه اي را افزايش دهد.
عوامل گوناگوني مي توانند نيروي انقباض را تغيير دهند، اما در اكثر شرايط فيزيولوژيك دو عامل غالب هستند
1.تغييرات حجم پايان دياستول كه حجم خون درون بطنها درست قبل از انقباض است
2.تغيير بزرگي ورودي نورونهاي سمپاتيك بطنها
ارتباط بين حجم پايان دياستولی بطني و حجم ضربه اي :مكانيسم فرانك استار لينگ :
ويژگيهاي مكانيكي عضله قلب پايه اي براي مكانيسم ذاتي تغيير در حجم ضربه اي است هنگاميكه بطن در دوره دياستول بيشتر پر مي شود درطي سيستول با قدرت بيشتري منقبض مي شود بعبارت ديگر اگر ديگر شرايط همگي ثابت باشند، حجم ضربه اي با افزايش حجم پايان دياستولی افزايش مي يابد. (همانطور كه در منحني عملكرد بطني درشكل نشان داده شده)
اين ارتباط بين حجم پايان دياستولی و حجم ضربه اي به مكانيسم فرانك استار لينگ معروف است. همچنين قانون استار لينگ درباره قلب ناميده مي شود كه توسط دو دانشمند فوق شناسایی شده
علت مكانيسم فرانك استاد لينگ چه چيزي است؟
بطور خيلي ساده اين يك ارتباط طول- تانسيون (همانطور كه در مورد عضله اسكلتي قبلا گفته شد) كه در آن حجم پايان دياستولی يك عامل حجم تعيين كننده ميزان كشيدگي ساركومرهاي بطني دقيقاً قبل از انقباض است بنابراين هرچه حجم پايان دياستولی بيشتر باشدكشيدگي بيشتر است و انقباض قويتر خواهد بود.مقايسه شكلها نشان مي دهد كه تفاوتهاي متعدد و بسيار مهمي در ارتباط طول تانسيون بين عضله اسكلتي وقلبي وجود دارد اول اينكه با كشيده شدن يك عضله طبيعي قلب قدرت انقباض مدام بالا مي رود تا به يك حداكثر برسد و كشيده شدن بيشتر باعث افت نيروي انقباض نمي شود آنچنان كه در عضله اسكلتي اتفاق مي افتد ثانياً در حالت استراحت ،طول عضله قلب همان طور اپتيموم انقباض نمي باشد آنچنان كه دراكثرعضلات اسكلتي درحالت استراحت وجود دارد بلكه درفازبالا رونده منحني قراردارد به همين خاطر كشيده شدن بيشتر فيبرهاي عضله قلبي بواسطه بيشتر شدن باعث افزايش نيروي انقباض مي گردد
چگونگي مكانيسم فرانك استارلينگ در ادامه آمده است:
در هر سرعتي از ضربان قلب افزايش بازگشت وريدي (venous return) جريان خون از وريدها به قلب بطور خودكار با افزايش حجم پايان دياستولي و بنابراين حجم ضربه اي باعث افزايش برونده قلبي شود. يكي از عملكردهاي مهم اين رابطه حفظ تعادل در برونده قلب راست و چپ است براي مثال اگر قلب راست بطور ناگهاني شروع به پمپ كردن بيشتر خون كند جريان بيشتر خون به بطن چپ بطور خودكار ايجاد يك افزايش معادل در برونده بطن چپ مي كند و اين اطمينان را بوجودمي آورد كه خون در ششها تجمع نمي يابد.
اعصاب سمپاتيك :the sympathetic nerve
اعصاب سمپاتيك نه تنها درسيستم هدايتي قلب بلكه درتمام عضله قلب ميوكارديوم پراكنده شده اند اثر ميانجي سمپاتيكي يعني نوراپي نفرين بر گيرندهاي بتا – آدرنژيك باعث افزايش قدرت انقباض (contractility) مي شود. كنتركتيليتي به معناي قدرت انقباض درهر اندازه حجم پايان دياستولی مي باشد.
اپي نفرين موجود در پلاسما نيز با اثر بر روي همين گيرنده ها باعث افزايش قدرت انقباض قلب مي شود بنابراين افزايش نيروي انقباض و حجم ضربه اي درنتيجه تحريك اعصاب سمپاتيك يا اپي نفرين مستقل از تغيير حجم پايان دياستولی صورت ميگيرد.
توجه داشته باشيد كه تغيير نيروي انقباض ناشي از افزايش حجم پايان دياستولی( مكانيزم فرانك استارلينگ )نشاندهنده افزايش كنتراكتيليتي نيست.
افزايش كنتراكتيليتي بطور خاص افزايش نيروي انقباض درهر اندازه از حجم پايان دياستولی تعريف ميشود.
ارتباط بين مكانيزم فرانك استارلينگ و اعصاب سمپاتيك قلبي در شكل نشان داده شده است. همانطور كه در شكل مشخص است مكانيزم فرانك استارلينگ درزمان تحريك سمپاتيك هم وجود دارد اما با تحريك اعصاب سمپاتيك حجم ضربه اي در هر اندازه از حجم پايان دياستولی بزرگتر از حالت كنترل است به عبارت ديگر افزايش كنتراكتيليتي منجر به خروج كاملتر حجم بطنی پايان دياستولی مي شود.
يكي از راههاي كمی كردن قدرت انقباض بصورت كسر تخليه (Ejection fraction) يعني نسبت حجم ضربه اي (sv) به حجم پايان دياستولی (EDV) است.
درحالت استراحت كسر تخليه به صورت درصد داراي ميانگين 67 درصد است. افزايش قدرت انقباض باعث افزايش كسر تخليه مي شود.
افزايش فعاليت اعصاب سمپاتيك نه تنها افزايش قدرت انقباض مي شود بلكه باعث مي شود كه انقباض و انبساط بطنها خيلي سريعتر اتفاق بيفتد اين اثر اعصاب سمپاتيكي بسيار حائز اهميت است زيرا همان طور كه قبلاً گفته شد افزايش فعاليت سمپاتيك قلبي باعث افزايش سرعت ضربان قلب نيز مي شود.
فعاليت سمپاتيك قلبي باعث افزايش سرعت ضربان قلب نيز مي شود.
با افزايش سرعت ضربان قلب زمان لازم براي پرشدن دياستولی كاهش مي يابد اما همزمان انقباض و انبساط سريعتر ناشي از نرونهاي سمپاتيك اين مشكل را تا حدي جبران مي كند به اين صورت كه كسر بيشتري از چرخه قلبي را به پرشدن اختصاص مي دهد.
درسطح دستگاه انقباضي عضله قلب دو روند مسئول افزايش قدرت انقباض ناشي از اپي نفرين و نوراپي نفرين مي باشند:
يكي افزايش تعداد پلهاي عرض اكتين- ميوزين درنتيجه افزايش غلظت كلسيم سيتوزولي است و ديگري افزايش سرعت چرخه پلهاي عرضي در خلال انقباض است
عصب دهي سيستم پاراسمپاتيك به بطنها اندك است و بنابراين بطور طبيعي سيستم پاراسمپاتيك اثر ناچيزي برقدرت انقباض بطني اعمال مي كند.
در خاتمه اين مبحث اين نكته بايدياد آوري شود كه عامل مهم بالقوه ديگر وجود دارد که در تعيين حجم ضربه اي نقش دارد و آن فشار شرياني است كه در مقابل آن بطنها در زمان تخليه خون را پمپ مي كنند. فشار شرياني بالا تمايل به كاهش حجم ضربه اي دارد به اين دليل كه (آنالوگ با موقعيت عضله اسكلتي) فشار شرياني يك بار (load) در برابر عضله در حال انقباض بطن ايجاد مي كند كه اصطلاحاً به آن After load گفته مي شود هر چه اين بار بزرگتر باشد سرعت چرخه پلهاي عرضي آهسته تر خواهد شد با اين حال اين عامل سهم زيادي ندارد، زيرا دريك قلب طبيعي تنظيم كننده هاي ذاتي متعددي وجود دارند كه تاثير كلي فشار شرياني بر حجم ضربه اي به حداقل مي رسانند هر چند كه بعداً خواهيم ديد كه بالا بودن طولاني مدت فشار شرياني مي تواند قلب را تضعيف كند و بنابراين حجم ضربه اي راتحت تاثير قرار مي دهد.
اندازه گیری عملکردقلبی: measurement of cardiac function
بازده قلبی در انسان به روشهای مختلف قابل اندازه گیری است. بعلاوه تصاویر دو بعدی و سه بعدی درطول چرخه کامل قلبی قابل دسترس است.برای مثال،در اکوکاردیوگرافی که معمول ترین تکنیک مشاهده ای مورداستفاده است،امواج فوق صوت به قلب تابیده می شودو امواج برگشتی بصورت بصورت الکترونیکی با کامپیوتر پلات می شوند و یک تصویر از قلب ایجاد می کنند.از این تکنیک می توان جهت تشخیص عملکرد غیر طبیعی دریچه های قلبی یا نقباض دیواره های قلب وجهت اندازه گیری کسر تخلیه استفاده کرد.اکو کاردیو گرافی یک تکنیک غیر آسیب رسان است زیرا تمام آنچه استفاده می شود در خارج از بدن قرار میگرد. در دیگر تکنیکهای مشاهده ای جراحت بدن لازم است .آنژیوگرافی قلبی نیاز به قرار دادن یک لوله نازک و قابل انعطاف درون قلب دارد که از طریق یک شریان یا ورید تحت عکسبرداری فلورسنت (فلوروسکوپی) صورت می گیرد. سپس یک رنگ از طریق کاتتر در خلال عکسبرداری سریع با اشعه ایکس تزریق میشود.این تکنیک نه تنها جهت ارزیابی عملکرد قلب بلکه همچنین جهت شناسایی شریانهای کرونر تنگ شده مورد استفاده قرار میگردد.
سوالات
1.با افزایش تعداد ضربان قلب:
الف)زمان سیستول ودیاستول بطور مساوی کم میشوند.
ب)زمان سیستول افزایش و زمان دیاستول کم میشوند
ج)زمان دیاستول کم ولی زمان سیستول تغییر نمیکند
د)زمان دیاستول بیشتر از زمان سیستول کم میشود
2.دلیل ایجاد پتانسیل خودبخودی در سلولهای گره سینوسی –دهلیزی کدامیک از موارد زیر است
الف)باز شدن تدریجی کانالهای کلسیم-سدیم
ب)بسته شدن تدریجی کانالهای پتاسیم
ج)باز شدن تدریجی کانالهای پتاسیم
د)بسته شدن کانالهای اهسته سدیم-کلسیم
3.در ضربان طبیعی قلب اخرین نقطه از عضله بطنی با چه فاصله زمانی از شروع پتانسیل عمل در گره سینوسی-دهلیزی دپلاریزه میشود
الف)0.04 ثانیه ب)0.06 ثانیه ج)0.22 ثانیه د)0.11 ثانیه
4.جریان خون کرونر بطن راست در کدامیک از مراحل زیر در یک دوره قلبی حداکثر است
الف)شروع دیاستول ب)پایان دیاستول ج)شروع سیستول د)پایان دیاستول
5.افزایش برونده قلبی در هنگام فعالیت عضلانی ناشی از کدامیک از موارد زیر می باشد
الف)کاهش فشار پرشدگی عروق
ب)افزایش فشار خون شریانی
ج)کاهش فعالیت سیستم سمپاتیک
د)کاهش مقاومت کل عروق محیطی
6.در فاز کفه پتانسیل عمل سلولهای میوکارد قلبی کدامیک از موارد زیر مسئول میباشد
الف)سدیم و کلسیم وکلر ب)پتاسیم وسدیم وکلسیم ج)کلسیم و پتاسیم و کلر د)سدیم وپتاسیم و کلر
7.کدامیک از موارد زیر در خصوص پیشبار صحیح است
الف)حجم پایان سیستولی بطنی ب)فشار دیاستولی شریانی
ج)حجم خون سیاهرگی د)حجم پایان دیاستولی بطنی
8.کدامیک از جملات زیر در مورد تحریک سمپاتیک قلبی صحیح است
الف)سرعت تخلیه گره سینوسی را زید می کند
ب)سرعت هدایت در قسمتهایی از بافت قلبی را کاهش میدهد
ج)نیروی انقباضی دهلیزی و بطنی را کاهش میدهد
د)تغییرات قدرت انقباضی قلب بیشتر از ضربان ان میباشد
9.در هنگام افزایش بازگشت وریدی کدامیک از رفلکسهای زیر ضربان قلب را افزایش میدهد؟
الف)بین بریج ب)گیرنده های شیمیایی ج)بارورسپتوری د)کوشینگ
10.در کدامیک از انواع شوکهای زیر برونده قلبی افزایش می یابد؟
الف)وازو-واگال ب)نوروژنیک ج)سپتیک د)خونروی
11.کدامیک از موارد زیر در کندی انتقال پتانیل عمل در گره دهلیزی –بطنی نقش ندارد؟
الف)کوچک بودن سلولها ب)کم بودن دامنه پتانسیل عمل
ج)تعداد کم اتصالات شکافدار د)فاصله کم پتانسیل استراحت تا استانه
12- قطعه S -T الکتروکاردیوگرام با کدامیک ازمراحل پتانسیل عمل سلولهای بطنی همزمان است ؟ الف ) مرحله صفر ب ) مرحله یک ج ) مرحله دو د ) مرحله سه
13- چرا امکان ایجاد انقباض کزازی درقلب وجود ندارد ؟ الف ) طولانی بودن دوره پتانسیل عمل
ب) ناکافی بودن میزان کلسیم سیسترنا
ج) طولانی بودن دوره انقباض
د) ناکافی بودن تعداد پتانسیل عمل
14- افزایش غلظت پلاسمایی کدامیک از یونهای زیر، قلب را در مرحله دیاستول متوقف می کند ؟ الف ) سدیم ب ) کلسیم ج ) پتاسیم د ) هیدروژن
15- کدامیک ازکانالهای یونی زیردرایجاد مرحله صفرپتانسیل عمل سلولهای پیش آهنگ گره سینوسی – دهلیزی ، نقش دارند ؟ الف ) کانالهای سریع سدیمی ب) کانالهای کند کلسیمی - سدیمی ج) کانالهای حساس به ولتاژپتاسیمی د) کانالهای نشتی سدیمی
16- دیاستازقلبی شامل کدامیک ازمراحل زیرمی باشد ؟ الف ) 3/1 اول مرحله دیاستول ب ) 3/1 میانی مرحله دیاستول ج) 3/1 پایانی مرحله دیاستول د ) کل مرحله دیاستول
17- درکدامیک ازموارد زیردندانه آئورتی منحنی فشارنبض ازبین می رود ؟
الف ) آرترواسکلروز ب ) نارسایی دریچه آئورتی ج) مجرای شریانی باز د ) تنگی دریچه آئورتی
18- کدامیک ازمکانیسم های زیردراثراینوتروپیک منفی عصب واگ برعضله بطنی نقش ندارد ؟
الف ) کاهش ترشح نوراپی نفرین ازپایانه های سمپاتیکی
ب) کاهش تولید cAMP ج) کاهش زمان پتانسیل عمل د) کاهش فعالیت آنزیم میوزین ATP آز
19- صدای کورتکف شنیده شده توسط گوشی درهنگام اندازه گیری فشارخون ... الف ) صدای قلب منتقل شده به عروق زیربازوبند است . ب ) صدای ناشی ازجریان آشفته درعروق زیربازوبند است . ج ) ضربه نبض به بافتهای زیربازوبند است . د ) صدای انقباض عروق زیربازوبند است .
20- کدام گزینه درمورد اثرکاتکول آمینها درقلب درست نیست ؟ الف ) نیروی انقباضی عضله قلبی بوسیله کاتکول آمینها زیاد می شود . ب) اثرکاتکول آمینها برقلب ازطریق آدنوزین مونوفسفات حلقوی اعمال می شود . ج) افزایش نیروی انقباضی بوسیله کاتکول آمینها با تغییرطول فیبرها همراه است . د) کاتکول آمینها ازطریق گیرنده بتا باعث افزایش کلسیم داخل سلولی می شوند .
21- گره سینوسی دهلیزی از ... وگره دهلیزی بطنی از ... الف ) تشکیلات موجود درطرف راست جنین ، تشکیلات موجود درطرف چپ جنین بوجود می آید .
ب) از عصب واگ چپ،از عصب واگ راست عصب گیری می کند.
ج)ازشاخه های سمپاتیک،از شاخه های پاراسمپاتیک عصب می گیرند.
د)مولد طبیعی ضربان،با تحریک الکتریک مولد ضربان می شود.
23- ترتیب انتشار موج دپلاریزاسیون در عضله بطنی به صورت زیر است:
الف) راست به چپ سپتوم،نوک به قاعده،اندوکارد به پریکارد.
ب)از چپ به راست دیواره بین بطن، نوک بطنبه قاعده آن اپی کارد به آندوکارد.
ج)از چپ به راست سپتوم،قاعده به نوک، اندوکارد به پریکارد.
د)از راست به چپ دیواره بطن،نوک بطن به قاعده،اپی کارد به میوکارد.
24-اگر فاصله ی بین موج pوqدر الکتروکاردیوگرام زیاد شود بلوک را درجه ...وچنانچه هدایت ایمپاسمها از دهلیز به بطن قطع شودبلوک را درجه ...می گویند.
الف)اول،دوم
ب)اول ،سوم
ج)سوم،دوم
د)دوم،سوم
25-در قلب افزایش یون کلسیم خارج سلولی...وافزایش یون پتاسیم خارج سلولی...
الف)تاثیری بر قدرت انقباضی ندارد،پتانسیل آرامش را کاهش می دهد.
ب)قدرت انقباضی میوکارد را زیاد،پتانسیل آرامش را کاهش می دهد.
ج)باعث طولانی شدن کفه پتانسیل عمل،پتانسیل آرامش را زیاد می کند.
د)باعث ششل شدن قلب ورگها،سبب توقف قلب در دیاستول می شود.
26- کدامیک برونده قلبی را کاهش می دهند.
الف)غذا خوردن
ب)درجه حرارت زیاد محیط
ج)آبستنی
د)برخاستن از حالت خوابیده
27-کدامیک از عوامل زیر طول فیبرهایعضله بطنی را کاهش می دهد.
الف)افزایش فشار منفی داخل قفسه سینه
ب)افزایش حجم کل خون
ج)افزایش تونوس وریدی
د)افزایش فشار داخل پریکاردی
28--نبض وریدی ناشی از...است.
الف)انتقال نبض شریانی به وریدهای بزرگ
ب)انقباض بطن چپ
ج)انتقال تغییرات فشار دهلیزی به وریدهای بزرگ
د)انقباض بطن راست
29- به دنبال یک یک سیستول اضافی بطنی کدام یک درست نیست.
الف)انقباض بعدی قوی تر از انقباض طبیعی قبلی است.
ب)تقویت بعد از سیتوزول اضافی ناشی ازمیزان پرشدن بطنی است.
ج)انقباض بعدی قوی تر و ناشی از افزایش کلسیم داخل سلولی است.
د) پس از انقباض اضافی یک مرحله مکث جبرانی وجود دارد.
30-اثر اولیه تحریک گیرنده های شیمیایی بر روی قلب..است.
الف)کاهش ضربان به علت تحریک مرکز سمپاتیک
ب)کاهش ضربان به علت افزایش فعالیت واگ
ج)افزایش ضربان به علت افزایش فشار داخل سینه ای
د)افزایش فشار به علت افزایش فشار شریانی
31-برونده قلب با چه عاملی رابطه ی معکوس دارد؟
الف)فشار خون سرخرگی
ب)مقاومت رگ ها
ج)حجم ضربانی
د)فرکانس ضربان قلب
32-اثر تحریک اعصاب پاراسمپاتیک بر قلب کدام است؟
الف)افزایش نفوذپذیری به پتاسیم
ب)کاهش نفوذپزیری به سدیم
ج)افزایش نفوذپزیری به سدیم
د)کاهش نفوذپزیری به کلسیم
33-کدام عامل،فشار نبض را افزایش می دهد؟
الف)افزایش حجم پایانی سیستولی
ب)کاهش بازگشت وریدی
ج)افزایش حجم ضربه ای
د)کاهش مقاومت سرخرگ ها
34-تحریک سمپاتیک از کدام طریق موجب افزایش جریان کرونری می شود؟
الف)تحریک گیرنده aدر عضلات صاف کرونر
ب)آزادسازی عوامل گشاده کننده موضعی
ج)افزایش نفوذپزیری کلسیم در عضلات صاف کرونر
د)کاهش میزان CAMPدر عضلات صاف کرونر
35-کدام عبارت در مرحله یISOVOLUMIC Relaxationقلب درست است؟
الف)شل شدن ماهیچه قلب وباز شدن دریچه های دهلیزی بطنی
ب)کاهش فشار بطن و بسته شدن دریچه های دهلیزی بطنی
ج)کاهش فشار بطن و عدم تغییر حجم بطن ها
د)شل شدن ماهیچه قلب همراه با باز شدن دریچه های سرخرگی
36-مرحله دپلاریزاسیون پتانسیل عمل در سلول های میوکارد به وسیله ...ودر سلول های گرهی به وسیله ...انجام می گیرد.
الف)سدیم،سدیم
ب)کلسیم،،سدیم
ج)کلسیم،کلسیم
د)سدیم،کلسیم
37-کدامیک باعث افزایش قدرت انقباض قلب نمی شود؟
الف)کاتکول آمین ها
ب)دیژیتالین
ج)هایپر کاپینا
د)عوامل اینو تروپیک
38-کدام یک سبب افزایش جریان خون کرونری می شود؟
الف)کاهش آدنوزین
ب)افزایش اکسیژن
ج)کاهش نوکلئوتیدهای آدنین
د)افزایش co
39-کدام یک سبب کاهش ضربان قلب می شود؟
الف)هیپوکسی
ب)ترس
ج)خشم
د)عمل دم
40-اگر فشار خون فردی 60درصد کاهش یابد(از 100به 40میلی متر جیوه برسد):
الف)فعالیت عصب کاروتید وواگ قلب کم شده وفعالیت سمپاتیک زیاد می شود.-
ب)فعالیت عصب کاروتید،عصب واگ و سمپاتیک هر سه کاهش می یابد.
ج)فعالیت عصب کاروتید کم شده ولی فعالیت عصب واگ قلب زیاد می شود.
د)فعالیت عصب واگ زیاد شده ولی فعالیت سمپاتیک کم می شود.
پاسخ سولات چهار گزینه ای:
1-گزینه د 21-گزینه ج)
2-گزینه الف 22-گزینه ب
3-گزینه ج 23-گزینه الف
4-گزینه د 24-گزینه د
5-گزینه د 25-گزینه ب
6-گزینه ب 26-گزینه د
7-گزینه ب 27-گزینه د
8-گزینه الف 28-گزینه ج
9-گرینه الف 29-گزینه د
10-گزینه ج 30-گزینه د
11-گزینه د 31-گزینه ب
12-گزینه د 32-گزینه الف
13-گزینه الف 33-گزینه ج
14-گزینه ج 34-گزینه د
15-گزینه ب 35-گزینه ج
16-گزینه ب 36-گزینه د
17-گزینه ب 37-گزینه ج
18-حذف 38-گزینه د
19-گزینه الف 39-گزینه ب
20-گزینه ب 40-گزینه الف
مطالب تصادفی:
- آموزش پروپوزال نویسی برای پایان نامه و رساله دکتری | تخصصی | انجام پروپوزال
- بهينهسازي و معرفي انواع مختلف روشهای آن
- تکنیک الکتروفورز دو بعدی | بیوتکنولوژی
- پردیس ثابتی: چگونه با ویروس مرگبار بعدی بجنگیم / با زیر نویس فارسی
- تولید پروتئین نوترکیب مزایا و چالش ها
- نظریه نسبیت انیشتن به زبان ساده(زیرنویس فارسی)